Ciąża i narodziny dziecka są dla kobiety wyjątkowymi wydarzeniami, często związanymi z reorganizacją codziennego życia zawodowego i osobistego z racji pojawienia się dziecka. Prawidłowo przebiegająca ciąża i poród dostarczają radości rodzicom i całej rodzinie, a personel medyczny ma szanse uczestniczyć w tym ważnym wydarzeniu. Jednak nie wszystkie ciąże kończą się urodzeniem zdrowego dziecka. Mogą wystąpić sytuacje szczególne, jak np.: poronienie, urodzenie dziecka martwego, chorego i niezdolnego do życia.
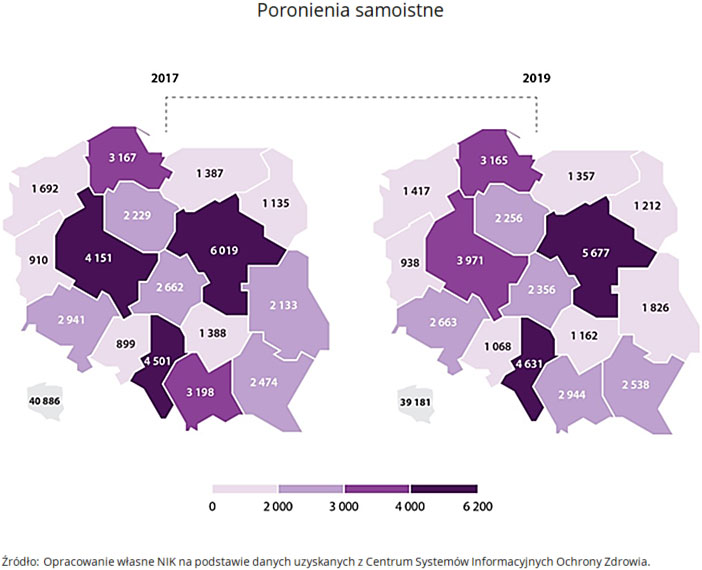
W Polsce w latach 2017-2019, każdego roku ok. 1700 kobiet urodziło martwe dziecko, a u ok. 40 tys. kobiet ciąża zakończyła się poronieniem. Szacuje się, że około 10-15 proc. wszystkich ciąż kończy się poronieniem.
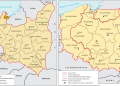
Według raportu UNICEF, na świecie co 16 sekund rodzi się martwe dziecko. W raporcie zauważono również, że martwe urodzenia są wyzwaniem nie tylko w ubogich krajach. W 2019 r. 39 krajów o wysokich dochodach odnotowało większą liczbę martwych urodzeń niż zgonów noworodków, a 15 krajów miało wyższą liczbę martwych urodzeń niż zgonów niemowląt. Polska oraz cała Europa leżą w strefie, w której wskaźnik martwych urodzeń nie przekracza sześciu zgonów na 1000 porodów. W Polsce ten wskaźnik wynosi nieco ponad trzy martwe urodzenia na 1000 porodów, podobnie jak w Belgii, Francji czy na Węgrzech. Lepsza sytuacja ma miejsce w Czechach, Niemczech, Szwecji, Norwegii oraz Finlandii.
Tym niemniej, wciąż ok. 1700 Polek rocznie rodzi martwe dzieci i jest to zawsze ogromna rodzinna tragedia.
Urodzenia martwe w Polsce
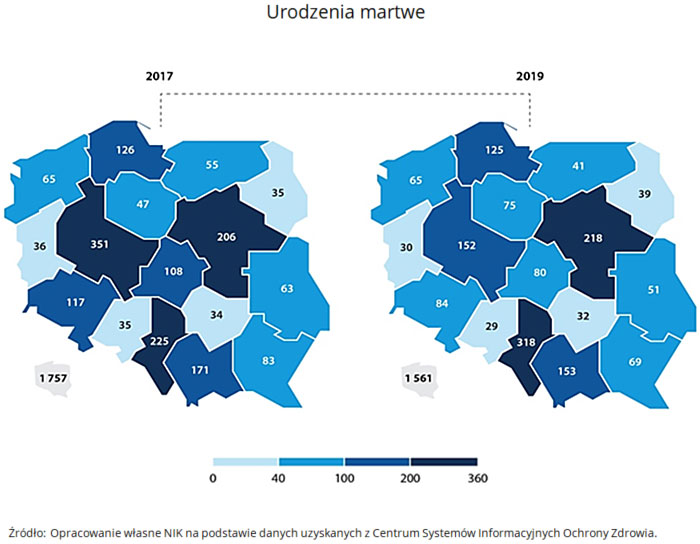
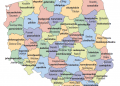
Szacuje się, że w Polsce około 10–15% wszystkich ciąż kończy się poronieniem. Z danych zgromadzonych na podstawie sprawozdań o działalności ogólnej szpitali wynika, że w Polsce w 2017 r., u ponad 40 tys. kobiet ciąża zakończyła się poronieniem, w 2018 r. – u niemal 39 tys. a w 2019 r. – u ponad 39 tys.
Poronienia w Polsce
Po utracie ciąży
Medycznymi konsekwencjami utraty ciąży są najczęściej: krwotoki położnicze, wstrząs hipowolemiczny, interwencje wewnątrzmaciczne, immunizacja czynnikiem Rh18 i niewydolność cieśniowo-szyjkowa. Powikłania związane z interwencją wewnątrzmaciczną wynikają z zabiegów łyżeczkowania jamy macicy i obejmują: perforację macicy, krwotok,zakażenia oraz uszkodzenie warstwy błony śluzowej macicy. Odległym
następstwem łyżeczkowania jamy macicy jest zespół pourazowych zrostów wewnątrzmacicznych spowodowany uszkodzeniem warstwy błony śluzowej macicy.
Kryzys psychologiczny
W postępowaniu po utracie ciąży istotne jest również zapobieganie możliwym negatywnym następstwom psychologicznym. Utrata ciąży na skutek poronienia jest wydarzeniem biomedycznym, które wywiera ogromny wpływ na funkcjonowanie psychiczne kobiety i jej rodziny. Bez względu na stopień zaawansowania ciąży, jej utratę uznaje się za sytuacyjny kryzys psychologiczny – trwającą 6–8 tygodni reakcję zdrowej kobiety na sytuację trudną, przekraczającą zasoby i możliwości adaptacyjne. Poronienie wywołuje wstrząs przez swoją nagłość, nieprzewidywalność i brak możliwości kontroli. Powoduje wzmożone napięcie, poczucie dyskomfortu i załamanie mechanizmów radzenia sobie.
U kobiet po poronieniu ponad dwukrotnie częściej występuje depresja niż u kobiet, które nie doświadczyły straty dziecka przed narodzinami. Depresja dotyka prawie 11% kobiet, które poroniły, przy czym doświadczenie depresji po pierwszym poronieniu powoduje nawrót tego zaburzenia w przyszłości.
Źródło: Opracowanie własne NIK na podstawie danych uzyskanych z Centrum Systemów Informacyjnych Ochrony Zdrowia